Durante el embarazo, muchas mujeres notan cambios en su cuerpo que no esperaban. Uno de los más frecuentes, y a menudo ignorado, es la aparición de gingivitis embarazo, una inflamación de las encías que puede aparecer incluso en pacientes con buena higiene previa.
No es un problema menor ni algo “normal” que deba asumirse sin más. Es una señal de que las encías están reaccionando a los cambios hormonales y, si no se controla, puede evolucionar.
¿Qué es exactamente la gingivitis del embarazo?
La gingivitis es una inflamación de las encías provocada por la acumulación de placa bacteriana. En el embarazo, esta reacción se intensifica debido a los cambios hormonales.
¿Qué ocurre en las encías?
Durante esta etapa, el aumento de estrógenos y progesterona provoca una mayor vascularización de las encías. Esto hace que estén más sensibles y respondan de forma exagerada a la presencia de bacterias.
¿Es diferente a una gingivitis normal?
Sí. La gingivitis embarazo no necesariamente implica peor higiene, sino una mayor respuesta inflamatoria ante el mismo estímulo.
¿En qué momento suele aparecer?
Es más frecuente a partir del segundo trimestre, aunque puede comenzar antes si hay factores predisponentes.
Síntomas que suelen pasar desapercibidos
Uno de los problemas principales es que muchas pacientes no le dan importancia a los síntomas iniciales.
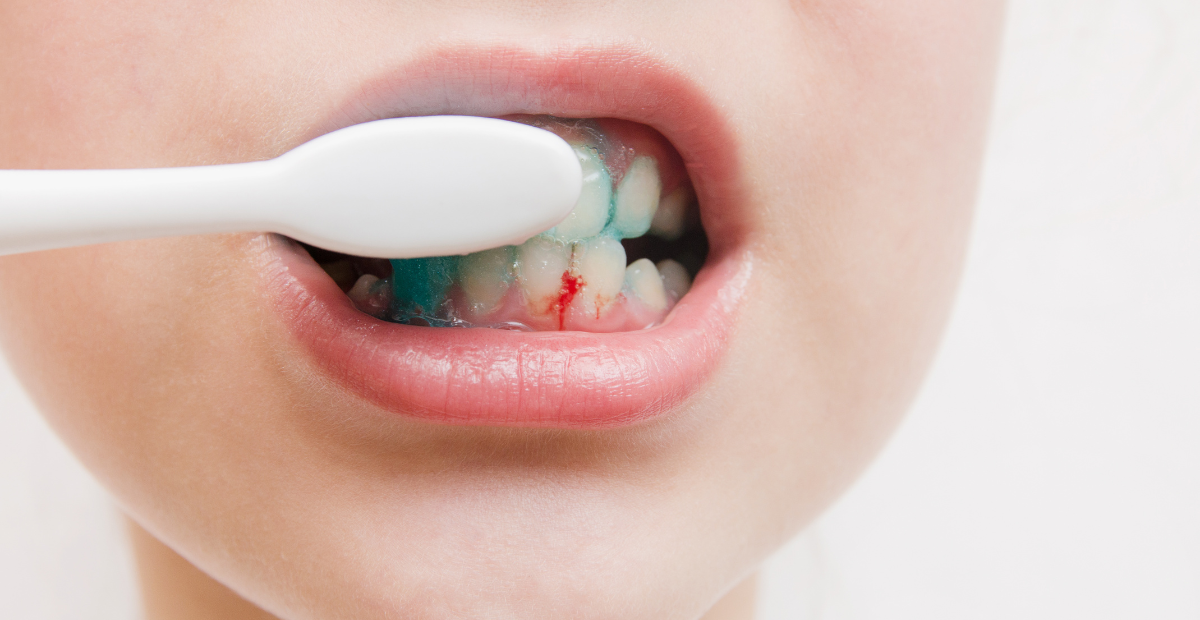
Las encías pueden sangrar al cepillarse o al usar hilo dental, volverse más rojas o inflamadas, o generar una ligera molestia al masticar. En algunos casos aparece mal aliento o una sensación de encías más blandas.
No es raro escuchar en consulta: “me sangran las encías, pero creo que es normal por el embarazo”. Y ahí está el error.
Por qué es importante tratarla a tiempo
Más allá de la incomodidad, la gingivitis no tratada puede evolucionar.
Cuando la inflamación se mantiene en el tiempo, puede afectar a los tejidos más profundos y derivar en una periodontitis. Esto ya implica pérdida de soporte del diente.
Además, en el embarazo hay un factor añadido: la salud bucal está relacionada con la salud general.
Posibles consecuencias si no se controla
- Mayor riesgo de inflamación sistémica
- Relación con parto prematuro en casos avanzados
- Bajo peso del bebé al nacer (en situaciones más severas)
Cómo prevenir la gingivitis en el embarazo
Aquí es donde realmente se puede marcar la diferencia. La prevención es sencilla, pero debe ser constante.
El cuidado de las encías durante el embarazo no requiere tratamientos complejos, sino atención en los hábitos diarios y seguimiento profesional.
Hábitos clave que sí funcionan
- Cepillado al menos dos veces al día con técnica adecuada
- Uso diario de hilo dental, aunque no haya restos visibles
- Cepillos de cerdas suaves para evitar irritación
- Mantener una rutina constante, incluso en días con náuseas
Muchas veces, lo que falla no es el conocimiento, sino la constancia.
Cuidados dentales recomendados durante esta etapa
Además de la higiene en casa, hay un punto que marca la diferencia: el control en clínica.
Durante el embarazo, es completamente seguro acudir al dentista y, de hecho, es recomendable.
Qué errores se repiten con frecuencia
En consulta, hay ciertos patrones que se repiten en pacientes embarazadas.
Algunas reducen el cepillado porque les sangran las encías, cuando en realidad deberían reforzarlo. Otras evitan acudir al dentista por miedo o por pensar que no es recomendable durante el embarazo.
También es común automedicarse o utilizar enjuagues sin indicación profesional.
Estos errores, aunque parecen pequeños, pueden hacer que la gingivitis avance.
¿La gingivitis desaparece tras el embarazo?
En muchos casos mejora, pero no siempre desaparece por completo.
Si la inflamación ha sido mantenida o no se ha tratado correctamente, puede quedarse como una gingivitis crónica o evolucionar a un problema mayor.
Por eso, lo ideal es no esperar a después del parto. Actuar durante el embarazo es más sencillo y eficaz.
Diferenciar gingivitis de algo más avanzado
- La gingivitis afecta solo a la encía y es reversible
- La periodontitis afecta al hueso y puede generar pérdida dental
La gingivitis embarazo es el momento perfecto para intervenir, porque aún estamos a tiempo de evitar complicaciones.